Blốc nhĩ thất là gì?
Blốc nhĩ – thất còn được trường phái Anh, Mỹ gọi là Blốc tim (Heart Block) và một số tác giả Việt Nam gọi là tắc nhĩ thất hoặc nghẽn nhĩ thất.
Blốc nhĩ – thất là tình trạng trì trệ hoặc tắc nghẽn sự dẫn truyền xung động qua bộ nối nhĩ – thất do một thương tổn của đường dẫn truyền này. Có thể tắc nghẽn ở tầng cao (nút Tawara) tần giữa (thân bó His) hay tầng thấp (2 góc nhánh bó His).
Trái tim của chúng ta là một khối cơ rỗng co bóp liên tục đều đặn 60-80 lần mỗi phút. Hàng triệu tế bào của trái tim đáp ứng với những xung động điện rất nhỏ. Đặc biệt có một vùng ở phía trên của tâm nhĩ phải có khả năng phát xung động điện cho tất cả các tế bào cơ tim gọi là nút xoang. Bình thường nút xoang phát xung động đều đặn khoảng 60-80 lần mỗi phút. Nút xoang có thể phát xung động nhanh hơn khi nhu cầu ôxy của cơ thể cao hơn như khi gắng sức, xúc động, sốt cao…
Nằm giữa tâm nhĩ và tâm thất cũng có một vùng tế bào đặc biệt được gọi là nút nhĩ thất có tác dụng dẫn truyền và kiểm soát các xung động điện từ tâm nhĩ xuống tâm thất. Xung động điện phát ra từ nút xoang, lan truyền đến tâm nhĩ làm các tâm nhĩ co bóp, biểu hiện bằng sóng P trên điện tâm đồ. Xung động truyền tiếp xuống nút nhĩ thất, bó His, tới mạng lưới Purkinje làm tâm thất co bóp, biểu hiện bằng phức bộ QRS trên điện tâm đồ. Khi các xung động từ tâm nhĩ xuống tâm thất bị cản trở tại nút nhĩ thất hoặc bó His với các mức độ khác nhau thì người ta gọi là bị blốc nhĩ thất.
Hình ảnh đo được trên điện tâm đồ
Nguyên nhân gây bệnh
- Nguyên nhân thường gặp nhất là nhiễm độc digitalis, thấp tim tiến triển, nhồi máu thành dưới cơ tim, co thắt mạch vành (nhất là động mạch vành phải), thiểu năng vành mạn tính, tăng huyết áp, bạch cầu.
- Sau đó phải kể đến bệnh của cơ tim, viêm cơ tim; vôi hóa van, vòng van 2 lá, động mạch chủ; bệnh đái đường (3 – 7%) rồi đến bệnh chất tạo keo, nhiễm amyloit, viêm khớp dạng thấp (4%); giang mai; di căn ung thư hay nhiễm bạch cầu vào vách liên thất.
- Sau cùng là bệnh phù niêm, bệnh Paget, bệnh Chagas (chủ yếu ở Nam Mỹ).
- Ngoài ra còn một loạt các bệnh nhiễm khuẩn khác như tinh hồng nhiệt, viêm phổi, cúm, lao, thương hàn, sốt xuất huyết, quai bị, sởi, rubeon, sốt rét, viêm gan amip, một số thuốc như quinidine, prostigmine, pilocarpine, tactrat antimoan kali, procainamit.
- Một số nguyên nhân khác như loạn dưỡng cơ tiến triển, phồng tâm thất vôi hóa, vết thương lồng ngực không xuyên, các khối u, viêm da cơ, luput ban đỏ, cường phế vị, phẫu thuật tim khô.
Phân loại và điều trị
Theo Gaskell 1881 blôc nhĩ – thất có 3 cấp :
– Cấp 1 : Tất cả các xung động từ nhĩ đều dẫn truyền được xuống thất nhưng khả năng dẫn giảm sút và chậm chạp làm thời gian dẫn truyền (PR) dài ra. Việc điều trị bao gồm xác định và điều chỉnh lại sự rối loạn điện giải máu và giảm liều hoặc thay các thuốc có thể gây blốc nhĩ thất. Tình trạng bệnh không cần thiết phải nhập viện trừ khi bệnh nhân bị nhồi máu cơ tim cấp.
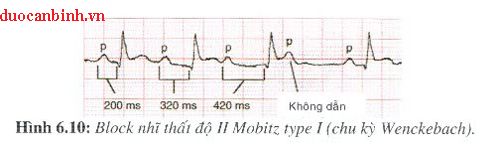
– Cấp 2 : Chỉ có 1 số xung động từ nhĩ truyền được xuống thất (và làm thất co bóp) còn một số tắc lại ở đường dẫn truyền. Các mức nhẹ nhất thường có tỷ lệ 5/4, 3/2…có nghĩa là cứ 5 hay 3 xung động từ nhĩ thì có 4 hay 2 xung động xuống tới thất còn 1 xung bị tắc lại. Một hình thái rất hay gặp ở blôc cấp 2 là chu kỳ Wenckebach còn gọi là blôc cấp 2 kiểu 1. Hầu hết blốc nhĩ thất cấp này thường lành tính và không cần một điều trị gì đặc biệt. Mỗi lần dẫn truyền 1 xung động, sức dẫn truyền lại giảm sút hơn, làm thời gian dẫn truyền từ nhĩ xuống thất (PR) dài dần ra cho tới khi một xung động nhĩ bị tắc lại. Lúc này mô dẫn truyền được nghỉ và hồi phục lại khả năng dẫn truyền ban đầu.
– Còn blôc 2 kiểu 2 còn gọi là Mobitz 2 có nghĩa là trên cơ sở 1 nhịp xoang đều, có nhiều hay ít các xung động nhĩ không dẫn truyền được xuống tới thất. Việc điều trị cho loại blốc nhĩ thất này là phải đặt máy tạo nhịp tim.
Blôc nhĩ thất cấp 2 kiểu 2
– Cấp 3: Tất cả các xung động nhĩ (điều khiển bởi nút xoang) đều bị tắc lại không xuống được thất và do đó thất được điều khiển bởi một chủ nhịp phụ ở dưới chỗ tắc thoát ra thay thế xung động từ nhĩ. Như vậy nhĩ và thất tách rời hẳn nhau mỗi bên “độc lập hoạt động” và do đó còn gọi là blôc nhĩ – thất hoàn toàn. Blôc nhĩ – thất có thể tiến triển từ cấp 1 lên cấp 2, cấp 3 trong các ca cấp tính như nhiễm độc digitalis, nhồi máu cơ tim…Nếu blốc gây ra bởi thuốc chống loạn nhịp tim, ngừng thuốc có thể hồi phục nhịp tim bình thường mặc dù nhiều bệnh nhân cần đặt máy tạo nhịp tạm thời trong thời gian chờ thuốc hết tác dụng. Các bệnh nhân bị blốc nhĩ thất cấp 3 thường có nhịp tim rất chậm (có thể chỉ khoảng 28 nhịp/phút), huyết áp thấp do vậy lưu lượng tuần hoàn thường không đáp ứng đầy đủ nhu cầu của cơ thể. Trong một số trường hợp, bệnh nhân không thể hoạt động thể lực được một cách bình thường.
Nhiều tình trạng bệnh lý có thể gây ra blốc nhĩ thất cấp 3, nhưng nguyên nhân hay gặp nhất là do bệnh động mạch vành, sự thoái hoá từ từ của hệ thống dẫn truyền điện học của tim, nhồi máu cơ tim cấp. Bệnh còn có thể do bẩm sinh hay gặp ở những trẻ sinh ra bởi các bà mẹ mắc bệnh lupus. Bệnh được cho là do kháng thể của mẹ đi qua rau thai và tấn công vào mô tim trong quá trình mang thai.
Blốc nhĩ thất cấp 3 có thể điều trị bằng cấy máy tạo nhịp nhân tạo 2 buồng tim. Loại máy tạo nhịp này có thể cảm nhận xung động từ nút xoang và truyền xung động xuống nút nhĩ thất với những khoảng thời gian phù hợp. Việc điều trị cũng bao gồm sử dụng thuốc kiểm soát huyết áp và rung nhĩ cũng như thay đổi lối sống và chế độ ăn để làm giảm nguy cơ bị nhồi máu cơ tim và đột qụy.
Triệu chứng lâm sàng của bệnh
Ở các ca blôc nhĩ – thất cấp 1 và một số cấp 2 nhẹ thường không có biểu hiện gì, nhưng ở các ca blôc nhĩ – thất cấp 3 và 1 số ca cấp 2 nặng thì tần số tim giảm xuống làm cho lưu lượng tim giảm theo, sinh ra 1 số triệu chứng cơ năng như mệt, giác quan sút kém, trí óc chậm chạp, gắng sức kém và có khi ngất, đôi khi suy tim, suy thận và đau ngực.
Hội chứng Morgagni – Adams Stokes thường gọi là Adams – Stokes do 2 nhà lâm sàng học Airơlen và Adams (1827) và Stokes (1846) mô tả. Đây là hiện tượng bệnh nhân bị ngất một cách đột ngột vì thiếu máu não do ngừng tuần hoàn đột ngột, chiếm tỷ lệ 35 – 67% các ca blôc nhĩ – thất hoàn toàn. Triệu chứng ngất có nhiều mức độ khác nhau tùy theo sự ngừng tuần hoàn dài hay ngắn. Nếu chỉ ngừng 3 – 5 giây thì bệnh nhân chỉ cảm thấy choáng váng hoặc hơi xỉu đi, mất thăng bằng thoáng qua. Nếu ngừng 5 – 10 giây thì bị ngất hẳn; nếu đang đứng thì bị ngã vật xuống và có thể bị thương, lúc tỉnh dậy không nhớ gì về cơn ngất cả, đây là bệnh cảnh hay gặp hơn cả. Nhưng cũng có những bệnh nhân có kinh nghiệm cảm thấy trước và kịp thời ngồi xuống trước khi ngất. Nếu ngừng tim 15 giây trở lên thì ngã ra mê man, tay chân bị co giật, thở nhanh, sâu và ồn ào, sùi bọt mép và có thể có những hiện tượng thần kinh khu trú để lại di chứng vĩnh viễn. Nếu ngừng quá 30 giây thì nằm yên như chết, ngừng cả hô hấp và tuần hoàn. Khi hết cơn bệnh nhân tỉnh rất nhanh nhưng nếu cơn ngất quá 3 phút thì ít khi hồi phục.
Một điểm đặc biệt quan trọng là khi bắt đầu ngừng tuần hoàn nghĩa là cơ thể ngay từ lúc bệnh nhân chưa ngất thì da bệnh nhân đã đột nhiên tái ngắt như người chết, nếu có co giật thì có thể chuyển thành máu tím, và khi hết cơn tuần hoàn lập lại thì da đột ngột đỏ bừng lên. Khám bệnh nhân trong cơn ngất, ta thất mạch mất hẳn hay hết sức chậm nhưng cũng có khi nhịp tim lại rất nhanh, tiếng tim và huyết áp cũng mất, đồng tử dãn ra. Cơn Adams – Stokes cần được chẩn đoán phân biệt với cơn động kinh, phần lớn cơn thườngtự nhiên xuất hiện kể cả trong khi ngủ. Cơ chế ngừng tuần hoàn của cơ Adams – Stokes trong phần lớn các ca là vô tâm thu đơn thuần, còn 1 số ca khác có thể do loạn nhịp thất nhanh.
Các triệu chứng thực thể :
– Blôc cấp 1: thường không có triệu chứng trên lâm sàng.
– Blôc cấp 2: khi có chu kỳ Wenckebach dài với từng đoạn nghỉ thì nghe tim dễ nhầm là có ngoại tâm thu, nhưng nếu nghe kỹ thì thấy nó khác ngoại tâm thu ở chỗ tim đập thành từng đợt dài gần như nhau và trong mỗi đợt thì tim đập nhanh dần lên (xem điện tim đồ). Khi blôc luôn luôn hay đổi mức độ làm cho nhịp tim đập không đều thì dễ nhầm với rung nhĩ chậm, thường phải ghi điện tim đồ mới chẩn đoán được.
– Blôc cấp 3: thường dễ chẩn đoán. Tim đập rất chậm 30 – 50c/phút (c = chu kỳ) lúc mạnh lúc nhẹ, không đều nhau do thường xuyên của khoảng cách giữa các nhát bóp nhĩ và các nhát bóp thất.
Bài viết liên quan
- Điều trị thoái hóa khớp với liệu pháp hay
- U xơ cổ tử cung và một số thông tin…
- Những điều cần biết về chứng nóng gan
- Phòng ngừa táo bón cho trẻ trong độ tuổi đi…
- Điều cần biết về bệnh Viêm loét dạ dày
- Nguyên nhân nào khiến trẻ bị thiếu cân?
- MỘT SỐ LOẠI THỰC PHẨM HỖ TRỢ CẢI THIỆN THỊ…
- Những vitamin và chất khoáng quan trọng nhất cho não
- Nguyên nhân khiến phụ nữ bị rụng tóc và ngứa…
- Cứng khớp do thiếu canxi




-99x62.jpg)
















